Поиск по сайту
Наш блог
Это странная ситуация: вы соблюдали все меры предосторожности COVID-19 (вы почти все время дома), но, тем не менее, вы каким-то образом простудились. Вы можете задаться...
Как диетолог, я вижу, что многие причудливые диеты приходят в нашу жизнь и быстро исчезают из нее. Многие из них это скорее наказание, чем способ питаться правильно и влиять на...
Овес-это натуральное цельное зерно, богатое своего рода растворимой клетчаткой, которая может помочь вывести “плохой” низкий уровень холестерина ЛПНП из вашего организма....
Если вы принимаете витаминные и минеральные добавки в надежде укрепить свое здоровье, вы можете задаться вопросом: “Есть ли лучшее время дня для приема витаминов?”
Ты хочешь жить долго и счастливо. Возможно, ты мечтал об этом с детства. Хотя никакие реальные отношения не могут сравниться со сказочными фильмами, многие люди наслаждаются...
Приседания и выпады-типичные упражнения для укрепления мышц нижней части тела. Хотя они чрезвычайно распространены, они не могут быть безопасным вариантом для всех. Некоторые...

Ученые из Стэнфордского университета разработали программу предсказывающую смерть человека с высокой точностью.

Глава Минздрава РФ Вероника Скворцова опровергла сообщение о падении доходов медицинских работников в ближайшие годы. Она заявила об этом на встрече с журналистами ведущих...

Федеральная служба по надзору в сфере здравоохранения озвучила тревожную статистику. Она касаются увеличения риска острой кардиотоксичности и роста сопутствующих осложнений от...

Соответствующий законопроект внесен в палату на рассмотрение. Суть его заключается в нахождении одного из родителей в больничной палате бесплатно, в течении всего срока лечения...

- Категория: Практика фельдшера
Проводится с целью диагностики острого инфаркта миокарда. В основе исследования — образования иммуно-комплекса «Тропонин-антитело» (см. алгоритм исследования).
Исследование уровня тропонина в крови с помощью экспресс-теста.
«Гексагон Тропонин Плюс» предназначен для быстрого и качественного определения человеческого сердечного тропонина в крови, сыворотке и плазме, который является специфическим индикатором развития острого инфаркта миокарда. Тест содержит моноклональные антитела к тропонину. При образовании иммунокомплекса.
«Тропонин-антитело» появляется полоска красно-фиолетовогоин цвета (полоска Т) в нижней части диагностического окна.
Алгоритм выполнения теста
- В стандартный шприц набрать 0,1 мл гепарина + кровь из вены.
- Содержимое шприца вылить в емкость (прилагается).
- Подождать 10 минут, 1 каплю крови нанести на нижний край тестовой полоски (указатель S).
- Проверить наличие полосок.
Интерпретация результатов исследования
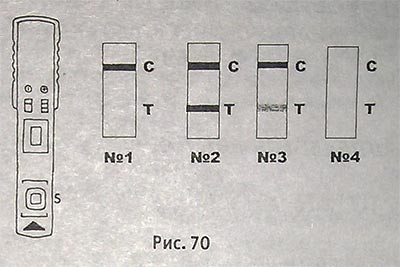
Появление одной полоски (С) в верхней части окна (№ 1 на рис. 73) указывает на то, что тест выполнен правильно — с-контрольная полоска.
Появление второй полоски (Т) в нижней части (№ 2 и № 3) указывает на положительный результат, даже если полоска Т — слабая.
Отсутствие полосок (С и Т) — недостоверный результат (№ 4).
Примечание: если отсутствуют обе полоски, тест необходимо повторить на свежем образце.
Чтение результата позже 10' (20' и >) оценивается как недостоверное.
- Категория: Практика фельдшера
Оснащение:
1. Стерильный бикс со спецодеждой.
- Стерильный лоток с перевязочным материалом (шарики, салфетки) и пинцетом.
- Стерильные стеклянные пенициллияовые флаконы без консерванта с резиновой пробкой.
- Контейнер, липкая лента, водяная баня 45 С, парафин, кисточка, бикс для транспортировки контейнера с ватой или поролоном, карандаш по стеклу.
- Спирт 70%, венозный жгут, валик, 3% раствор хлорамина, лоток.
- Направление в двух экземплярах и целлофановый пакет для них.
Последовательность действий:
- Установить доверительные, конфиденциальные отношения с пациентом.
- Объяснить пациенту цель й ход процедуры.
- Убедиться в наличии информационного согласия на процедуру.
- Вымыть и осушить руки.
- Надеть спецодежду.
- Подготовить оснащение.
- Помочь пациенту занять удобное положение лежа или сидя для венепункции.
- Вскрыть одноразовый шприц, собрать его, выпустить воздух из шприца.
- Выполнить венепункцию (см. протокол — взятие крови из вены на исследование).
- Поместить кровь в стерильный пенициллиновый
- Взять из вены 3—5 мл крови, извлечь иглу, прижать место пункции стерильным тампоном на 3—5 минут. флакон, закрыть флакон стерильной резиновой пробкой и пронумеровать его.
- Обработать пробку флакона расплавленным (на водяной бане) парафином с помощью кисточки.
- Установить флакон в металлический контейнер в ячейку.
- Закрыть контейнер, герметизировать его липкой лентой.
- Сбросить тампон в дезраствор, убедиться, что кровь выделяется из места пункции вены.
- Помочь пациенту встать или лечь удобно.
- Установить контейнер в бикс, уплотнить ватой или поролоном, сверху положить целлофановый пакет с направлениями, закрыть бикс.
- Снять спецодежду.
- Вымыть и осушить руки.
Примечание: доставить бикс с кровью транспортом лечебного заведения в иммунологическую лабораторию.
- Категория: Практика фельдшера
Эти исследования играют большую роль в диагностике, так как иммунологические нарушения бывают основой большого количества заболеваний L-клетки (lupus — волк) — волчаночные клетки. Они отсутствуют у здоровых людей. Их обнаруживают при системной красной волчанке, люпоидном гепатите, системной склеродермии, ревматоидном артрите.
- С-реактивный протеин (СРП) или белок (СРБ) определяется в острой фазе воспалительных процессов (инфаркт миокарда, ревматизм, гепатит).
- Ревматоидный фактор (РФ) встречается у 75% больных ревматоидным артритом, кроме того, он встречается при других коллагенозах, при сифилисе, саркоидозе и др.
- Резус-фактор обязательно определяется перед переливанием крови.
- Уровень иммунных комплексов (ИК) увеличивается при значительной аллергической перестройке организма.
- Иммуноглобулины (ig) определяются для выявления первичных и вторичных иммунодефицитов.
- Определение Т- и В-лимфоцитпов проводится для диагностики иммунодефицитных состояний и при проведении иммунокоррекции.
- Обнаружение ВИЧ-инфекции проводится в иммунологической лаборатории (см. алгоритм взятия крови).
- Категория: Практика фельдшера
Исследование помогает в диагностике некоторых заболеваний.
Амилаза мочи в норме по Смиту, Рою — 160 г/ч.л, до 44 мг/с.л. Повышается при закупорке протоков поджелудочной железы, олигурии, отравлении ментолом и др. Снижается при некрозе поджелудочной железы, позднем токсикозе беременности, хроническом склерозирующем панкреатите и др.
Ацетон в моче в норме не определяется. Повышается при диабетическом или связанном с голоданием кетоацидозе, при богатом жирами и бедном углеводами питании, токсикозе беременных, интоксикации бигуанидами.
Белок — описание — в исследовании мочи.
Глюкоза. Качественные и количественные реакции в норме отрицательные. Повышение уровня глюкозы в моче (глюкозурия) наблюдается при беременности, сахарном диабете, черепно-мозговой травме, сепсисе и др.
17-кетостероиды в моче в норме у мужчин 27,7-75,7 мкмоль/сут., у женщин — 17,4—55,4 мкмоль/сут. (после 30 лет снижено). Повышается уровень 17-кетостероидов при аденоме, раке надпочечников, опухоли яичка и яичников и др. Снижается — при аддисоновой болезни, вторичном гипогонадизме у женщин, гипотиреозе, гипоплазии надпочечников и др.
{module Похожие материалы}
- Категория: Практика фельдшера
Пример №1
Сравнивая нормальные и фактические показатели БАК, делается вывод. Обнаружены:
- гипопротеинемия;
- диспротеинемия;
- гипербилирубинемия за счет конъюгированной фракции;
- гипохолестеринемия;
- увеличены ферменты: ACT и АЛТ;
- СРБ (2).
Вывод.
- заболевание печени (увеличен билирубин);
- уменьшены общий белок и альбумины, холестерин-вещества, образуемые в печени (нарушена функция);
- увеличение ферментов СРБ — воспалительная
Диагноз: хронический гепатит, хроническая печеночная недостаточность.
Пример №2
В анализе крови (БАК) увеличено количество глюкозы и холестерина (гипергликемия и гиперхолестеринемия).
Вывод. В сочетании с клиническими проявлениями можно думать о заболеваниях жирового и углеводного обмена веществ.
Предполагаем диагноз: сахарный диабет, атеросклероз. Такое сочетание часто бывает — сахарный диабет способствует развитию атеросклероза.
Пример №3
В представленном биохимическом анализе крови увеличено количество мочевины и креатинина, что указывает на заболевание мочевыделительной системы. СРБ (его 3) предполагает воспалительное заболевание (чаще — хроническое). Мочевина и креатинин — продукты обмена веществ — постоянно выводятся почками из организма.
Их увеличение в сыворотке крови указывает на нарушение выделительной функции почек.
Диагноз: заболевание почек (возможно, хронический гломерулонефрит, при котором много белка выводится* из крови и его количество уменьшается, что и есть в БАК), хроническая почечная недостаточность.
Пример №4
В БАК № 4 выявлена патология: значительно увеличен СРБ, диспротеинемия (уменьшено количество альбуминов за счет увеличения глобулинов фракции а, и а,), увеличение сиаловых кислот и ферментов крови. Данная патология характерна для системных заболеваний соединительной ткани, она объединяется понятием «ревмопробы».
Диагноз: хроническая ревматическая болезнь сердца в стадии обострения (ревматической атаки).
- Категория: Практика фельдшера
Исследование крови дает значительную диагностическую информацию, так как заключается в количественном определении некоторых активных веществ (белок, холестерин, глюкоза и др.) в сыворотке крови. Их показатели могут меняться в зависимости от патологического процесса. Кровь для биохимических исследований берется утром у пациентов между 7.00 и 9.00 часами натощак или через 12 часов после еды из вены в количестве 7—10 мл (для полного анализа). До проведения исследования образцы крови хранятся в закрытых пробирках в холодильнике. При комнатной температуре кровь сохраняется не более четырех часов, при температуре 4 вС — до 3—7 суток. Для предупреждения свертывания крови в пробирку добавляются антикоагулянты (гепарин). С помощью реактивов в сыворотке крови определяются следующие вещества.
Общий белок сыворотки крови в норме составляет 65— 85 г/л. Это количество может повышаться или понижаться в связи с нарушением синтеза белка или усиленным его разрушением.
Гиперпротеинемия (повышение уровня общего белка) встречается при различных хронических заболеваниях (хронический гепатит, цирроз печени, системные заболевания соединительной ткани и др.).
Гипопротеинемия (уменьшение общего белка) бывает при потере белка (голодание, длительные воспалительные заболевания, раковая кахексия и др.).
Белковые фракции — это соотношение в сыворотке крови мелкодисперсных белков (альбуминов) и грубодисперсных (глобулинов). В норме в сыворотке крови преобладают альбумины. При патологических процессах количество глобулинов увеличивается. В норме уровень белковых фракций выражается в грамм-процентах или г/л:
- альбумины т— 40—50 г/л (56—66%);
- глобулины — 20-30 г/л (44-33%).
- Глобулины делятся на а,, а2, /?, у. Количество их также определяется: а, — 3,0-5,6%, а2 — 6,9-10,5%, j8 — 7,3-12,5%, у — 12,8-19,0%.
Уровень ферментов отражает степень клеточной деструкции, поражение паренхиматозных органов.
- Аспартатаминотрансфераза (АсАТ). Уровень фермента в норме 0,1—0,45 ммоль/ч.л. Активность ее возрастает при инфаркте миокарда, гепатитах, заболеваниях мышц.
- Аланинаминотрансфераза (АлАТ). В норме составляет 0,1 0,68 ммоль/ч.л. Резко увеличивается при вирусном гепатите и других заболеваниях.
- Лактатдетдроееназа (ЛДГ)« В норме 0,8 4,0 ммоль/чл. Увеличивается при поражении паренхимы печени, почек, сердечной мышцы.
- Щелочная фосфатаза (ЩФ), В норме 0,5-1,3 ммоль/ч-л. Активность ее возрастает при заболеваниях печени желчевыводящих путей, при метастазах злокачественной опухоли в кости.
- Холинэстераза (ХЭ). В норме 160—340 ммоль/ч.л.
Увеличивается ее активность при бронхиальной астме, язвенной болезни желудка, кахексии, травмах, отравлениях.
Уровень мочевины в норме 2,5-8,32 ммоль/д. Повышается при почечной недостаточности, снижается при снижении мочевины в печени (печеночная желтуха, цирроз печени).
Уровень креатинина в норме у мужчин 44—97 мкмоль/л, у женщин — 44—115 мкмоль/л. Повышается уровень креатинина при почечной недостаточности, причем он повышается раньше, чем уровень мочевины.
Уровень билирубина в норме 8,55—20,52 мкмоль/л. 75% этого объема — свободный (непрямой, неконъюги-рованный) билирубин, что идентично 8,6 мкмоль/л (не больше 12).
Билирубин связанный (прямой, конъюгированный) — 2,57 мкмоль/л (меньше 7). Повышение общего били рубина связано с повреждением клеток печени воспалительного токсического и опухолевого характера, нарушением желчеотделения и др.
Билирубин связанный (нёконъюгированный) повышается при обтурации желчных протоков, поражении печени, холестазе. Увеличение свободного (непрямого) били-рубина встречается при гемолитической анемии, инфекционном гепатите, лекарственной интоксикации.
Уровень мочевой кислоты составляет в норме 0,12— 0,24 ммоль/л. Увеличивается при подагре, заболеваниях печени, ацидозе, алкоголизме, сахарном диабете, приеме мочегонных средств и др.
Уровень холестерина колеблется в зависимости от возраста от 3,0-5,0 (< 5) ммоль/л. Увеличение содержания холестерина наблюдается при атеросклерозе, сахарном диабете, хроническом гломерулонефрите, алкоголизме, микседеме, остром панкреатите, туберкулезе легких и др. Уменьшение уровня холестерина — при паренхиматозных заболеваниях печени.
Уровень триглицеридов в норме 0,55—1,65 ммоль/л — в зависимости от возраста и образа жизни пациента. Увеличение их уровня встречается при гепатитах, инфаркте миокарда, тромбозе сосудов мозга, сахарном диабете и др. Снижение триглицеридов — при голодании, гипертирео-зе, острых инфекциях, при приеме аскорбиновой кислоты, гепарина, клофибрата и др.
Уровень глюкозы в норме (натощак) 3,5—5,2 ммоль/л. Увеличение уровня глюкозы (гипергликемия) наблюдается при сахарном диабете, гиперфункции гипофиза и щитовидной миокарда, заболеваниях почек, печени и др. Снижение уровня глюкозы (гипогликемия) — при заболеваниях поджелудочной железы (инсулома), раке желудка, гипотиреозе, гипоплазии надпочечников, аддисоновой болезни и др. Уровень глюкозы в крови определяется экспресс-методом с помощью тест-полосок, глюкометров, которые позволяют самим пациентам контролировать уровень глюкозы в крови и корректировать диету и дозу сахароснижающих лекарств. Уровень сиаловых кислот в норме 2,0-2,36 ммоль/л (0,180-0,220 усл. ед.). Повышается уровень при опухоли головного мозга и других тканей, при инфаркте миокарда, туберкулезе, гепатитах, коллагенозах и др. Снижается — при пернициозной анемии, гемохроматозе и др.
Уровень фибриногена в норме 2-4 г/д. Повышается при гепатите, миеломной болезни, опухолях, при беременности, ожогах, воспалительных процессах (ревматизм, пневмония, туберкулез), подпеченочной желтухе и др. Снижается — при ДВС-сиидроме, гипофибриногенемии, уремическом синдроме, портальном циррозе печени и др.
Уровень амилазы по Смиту, Рою — 16-30 г/ч. Повышается при паротите, почечной недостаточности, панкреатите и др. Снижается — при некрозе поджелудочной железы, тиреотоксикозе, ожоговой болезни, отравлении барбитуратами, при позднем токсикозе беременности.
Исследуется уровень натрия, калия, хлора, кальция, фосфора, железа.
- Категория: Практика фельдшера
Пример №1
Выявлена патология: много мокроты желтого цвета слизистой консистенции; в микроскопии — лейкоциты (все поле зрения) и эластические волокна.
Много мокроты желтого цвета бывает при хроническом гнойном бронхите, бронхоэктатической болезни, абсцессе легких. Наличие большого количества лейкоцитов говорит о гнойном воспалении (те же заболевания).
Эластические волокна — признак капсулы, отделяющей гнойный очаг от здоровой ткани. Такая капсула образуется при абсцессе легкого (ограничивает полость).
Вывод. Можно предположить диагноз: абсцесс легкого после вскрытия в бронх (в сочетании с клиническими признаками).
Пример №2
Патология: розовый цвет слизистой мокроты, в микроскопии — много эритроцитов, эластические волокна и микобактерии туберкулеза.
Кровянистая мокрота может быть при туберкулезе, раке, токсическом бронхите, бронхоэктатической болезни, абсцессе легкого.
Выявлены МТ — возбудители туберкулеза. Следовательно, думаем определенно о диагнозе — туберкулез легких. Но есть еще эластические волокна — признак полости в легком.
Вывод. Диагноз: туберкулез легких, туберкулезная каверна.
Пример №3
Патология: мокрота вязкая, стекловидная, светло-желтого цвета. Под микроскопом — спирали Куршмана и кристаллы Шарко—Лейдена.
Рассуждаем от последнего. Спирали Куршмана и кристаллы Шарко—Лейдена могут быть при бронхиальной астме, опухоли, пневмонии. Опухоль отвергаем: нет АК (атипичных клеток), эритроцитов. Предположим пневмонию — есть лейкоциты, но мокрота вязкая, стекловидная, что характерно для бронхиальной астмы.
Вывод: бронхиальная астма, вероятно, эндогенная (лейкоциты — признак бронхита).
Пример №4
Патология: умеренное количество слизистой мокроты желтого цвета. Микроскопически — много лейкоцитов.
В данном случае выявлены признаки воспалительного процесса в бронхолегочной системе (гнойная мокрота).
Можем предполагать заболевания: острый бронхит в фазе разрешения, хронический бронхит в фазе ремиссии, очаговая пневмония.
Учитывая, что никаких специфических данных об одном из перечисленных диагнозов в AM нет (их не бывает), диагноз определяется клиническими признаками заболеваний.
Новости медицины
Много миллионов человек в мире принимают статины, но исследования показывают, что только 55% из тех, кому рекомендуется принимать статины, принимают их. Это большая проблема, потому что исследования также показывают, что те из группы...
Связанное с беременностью высокое кровяное давление может привести к долгосрочным сердечным рискам, показывают новые исследования.
Кэролин Консия, столкнулась с более серьезными последствиями репрессий против назначения опиоидов, когда узнала, почему сын ее подруги покончил с собой в 2017 году.
Новое исследование показывает, что психические заболевания не являются фактором большинства массовых расстрелов или других видов массовых убийств.